Клещ – одно из самых коварных и опасных для человека насекомых, которое паразитирует на человеке и переносит целый ряд опасных заболеваний.
В отличие от многих других кровососущих паразитов, оно остается в теле достаточно долго, и врачи рекомендуют немедленно извлечь паразита.
Как правильно и безопасно вытащить клеща у человека в домашних условиях, что делать после извлечения, и можно ли защититься от его укусов?

Что делать, если впился в тело
Клещи относятся к кровососущим паразитам, и при наличии подходящей жертвы находят место для укуса, впиваются в него, вкручиваясь в тело подобно буравчику, и начинают сосать кровь.
«Пищей» для насекомого может быть практически каждое теплокровное животное, но человека они любят больше всего, так как кожа у него достаточно тонкая, а густой волосяной покров отсутствует.
Чтобы избежать серьезных последствий, нужно как можно скорее удалить насекомое, но делать это нужно крайне осторожно, иначе можно усугубить ситуацию и спровоцировать осложнения.
Чем опасен укус для человека

Сам по себе клещ и его укусу неопасны для человека, но в его слюне содержатся возбудители опасных заболеваний, включая:
- энцефалит;
- боррелиоз (болезнь Лайма);
- риккетсиоз;
- сыпной тиф;
- геморрагическая лихорадка;
- эрлихиоз;
- туляремия.
При укусе пораженное место, как правило, не беспокоит человека слишком сильно – возможен небольшой зуд, покалывание и дискомфорт, а на поверхности кожи заметен выступ, похожий на небольшую родинку.
Общее самочувствие также не страдает в первые несколько дней, но спустя определенное время у пострадавшего могут развиться опасные симптомы – повышение температуры, сыпь и покраснение на коже, боли в разных местах и т.д. Серьезное ухудшение состояния.
СПРАВКА! Существует миф, что клещи падают на людей с деревьев, но чаще всего они обитают на траве в тенистых местах и цепляются за ноги проходящего человека.
Что будет, если не удалить паразита
Самки клещей способны оставаться в теле «хозяина» от нескольких часов до недели, а самцы присасываются на несколько минут, совершая небольшие покусы. Насосавшись крови, паразит отвалится самостоятельно, но в дальнейшем возможны два варианта событий – удачный и неудачный.
Примерно 80% клещей являются стерильными, и не переносят каких-либо заболеваний, и в этом случае здоровью человека ничего не угрожает, однако проверить это можно только в лабораторных условиях.
Во втором варианте пострадавший заразится одной из инфекций, которые переносит паразит, и ему потребуется продолжительное лечение.
Чем дольше насекомое остается в теле, тем выше риск развития осложнений, но даже один укус может вызвать серьезные последствия.
Как достать в домашних условиях
-
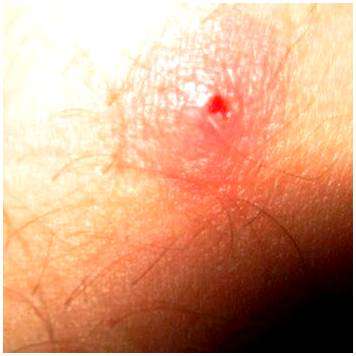
Вытащить клеща из тела человека можно самостоятельно самому, но действовать нужно крайне аккуратно, чтобы не разорвать и не раздавить насекомое, иначе удалить из кожи впившегося паразита в домашних условиях будет крайне сложно.
- При отсутствии уверенности в своих силах лучше доверить это дело специалисту для безопасного удаления.
- Но даже если процедура пройдет удачно, пострадавшему все равно придется обратиться к врачу: при необходимости передать клеща для исследования в лабораторию, сдать анализы на возможные инфекции и сделать профилактические прививки.
- Категорически запрещено удалять клеща из тела человека следующими способами:
- выковыривать или протыкать острыми предметами;
- сильно тащить или резко дергать;
- смазывать спиртом, ацетоном, бензином или другими веществами;
- прижигать.
Убрать паразита с тела человека в домашних условиях можно с помощью пинцета, нитки, масла, шприца или просто пальцами – какой-либо особой подготовки к процедуре не требуется, но вместе с инструментами нужно приготовить средства для дезинфекции, чтобы продезинфицировать пораженное место после удаления.
- Удаление с помощью нитки. Метод подойдет для тех, кто находится вдали от цивилизации и медицинских учреждений. Сделать из прочной нити небольшую петлю, затянуть ее вокруг клеща как можно ближе к хоботку и достать паразита легкими движениями с помощью нитки вверх и в стороны. Способ достаточно сложный, поэтому новичкам лучше от него отказаться.
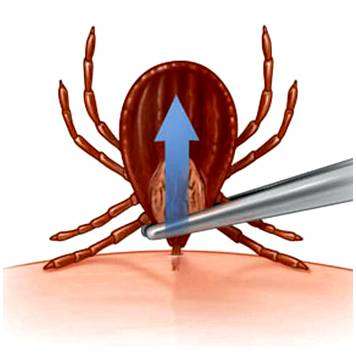
- Снять пинцетом. Взять пинцет, осторожно обхватить насекомое возле головы и, держа строго перпендикулярно поверхности кожи, поворачивать его вокруг своей оси в любую сторону, аккуратно выкручивая из тела человека по часовой или против часовой стрелки. Если пинцет отсутствует, можно вынуть пальцами, обернутыми марлей или бинтом.
- Удаление с помощью масла. Распространенный в народе способ, который подразумевает удушение паразита с помощью растительного масла. На пораженное место капнуть несколько капель масла, вязкая субстанция перекроет доступ кислорода, и клещ вылезет самостоятельно. Врачи не рекомендуются пользоваться этой методикой, так как вероятность гибели насекомого очень велика, а до смерти оно успеет впрыснуть в кожу весь имеющийся яд.
- Удаление с помощью шприца. Взять обычный шприц без иглы, срезать верхнюю часть вместе с «носиком», приложить получившееся приспособление к коже так, чтобы клещ оказался под шприцом, и чтобы достать его нужно тянуть поршень до тех пор, пока паразит не вылезет. Этот вариант был изобретен недавно и, согласно отзывам, работает он далеко не у всех.
Особой разницы между способами удаления насекомого нет – выбор зависит от того, какие инструменты находятся под рукой, а также от размера клеща.
Для удаления маленьких паразитов лучше использовать не нити или пинцеты, а специальные приспособления, продающиеся в аптеках – они представляют собой изогнутые пластмассовые крючки, которыми удобно захватывать клещей без риска их раздавить.
ВАЖНО! Человек, который проводил процедуру, должен немедленно вымыть руки после удаления клеща – на его кожу могли попасть вирусы и бактерии, содержащиеся в слюне насекомого.
Как действовать после того как убрали
После удаления насекомого нужно обработать рану спиртом или одеколоном, а также убедиться, что оно извлечено из кожи полностью – клещи очень крепко хватаются за тело, поэтому случаи отрывания головки нередки.
Оставшуюся часть паразита легко заметить – она выглядит как небольшая заноза или черная точка на коже.
Оставшиеся хоботок или головка могут вызвать нагноение, поэтому их тоже лучше достать с помощью пинцета или прокаленной на огне иглы. Второй вариант – обработать пораженное место 5%-ным йодовым раствором, и оставшаяся частица клеща выпадет самостоятельно.
После того, как паразит будет полностью удален, нужно повторно обработать пораженное место дезинфицирующим средством м наблюдать за ним на протяжении нескольких дней – при появлении воспаления, покраснения, зуда или других неприятных ощущений следует обратиться к врачу.
Проверка на энцефалит
Если клеща удалось извлечь живым, нужно отдать его в лабораторию для исследования, в ином случае просто уничтожить.
После того как убрали паразита человека следует как можно скорее доставить в больницу для сдачи анализов и профилактического лечения, если оно необходимо.
Обратиться за врачебной помощью крайне важно – если клещ энцефалитный, пострадавшему нужно на протяжении 72 часов ввести иммуноглобулин, иначе он заразится заболеванием, которое грозит серьезными последствиями для здоровья и жизни.
ВАЖНО! Заболевания, которые переносит клещ, могут проявляться разными симптомами или протекать бессимптомно, поэтому не стоит пытаться самостоятельно выявить факт заражения или медлить с обращением к специалисту.
Как защититься от укуса
Эффективный способ защититься от укуса клеща – перед прогулкой в парк или в лес надевать правильную одежду. Она должна закрывать участки тела, которые обычно остаются незащищенными – шею, запястья, лодыжки и щиколотки. Особенно важны длинные брюки, которые лучше заправить в носки (можно заменить высокими ботинками), так как большинство клещей обитают на траве.
Некоторые люди используют спреи или кремы-репелленты, но они эффективны против комаров и мошек, а на клещей не оказывают серьезного воздействия. После прихода с прогулки следует внимательно осмотреть собственное тело и кожные покровы своих близких, чтобы убедиться в отсутствии паразитов.
Демодекоз

В учреждении введен массочный режим. Ношение маски ОБЯЗАТЕЛЬНО!
Демодекоз относится к числу распространенных хронических дерматозов.
Заболеваемость данным дерматозом составляет от 2% до 5% и стоит примерно на седьмом месте по частоте среди кожных болезней. В эстетическом плане это довольно тяжелое заболевание, поскольку локализуется, главным образом, на лице у молодых женщин (наибольшее количество больных — в возрасте от 20 до 40 лет). Соотношение болеющих женщин и мужчин приблизительно 4:1.
Возбудителем заболевания является клещ-железница. Выделено две формы клеща Demodex folliculorum : D. folliculorum longus, D. folliculorum brevis , паразитирующие у человека и отличающиеся по строению взрослых особей и по циклу развития.
Оба вида являются наиболее частыми и постоянными эктопаразитами человека. Паразитируют клещи в волосяных фолликулах и сальных железах, протоки которых открываются на поверхности кожи.
По данным разных авторов носителями клеща-железницы является 55–100% населения, причем не имеющих при этом каких-либо проявлений заболевания; то есть можно сказать, что Demodex — физиологический представитель микрофлоры кожи, поражение им фолликулов увеличивается с возрастом.
Поскольку Demodex обнаруживается на здоровой коже, его можно считать условно-патогенным паразитом. Клещи обитают в волосяных фолликулах, протоках и секрете сальных желез лица взрослого человека, иногда обнаруживаются на коже волосистой части головы, в области бровей и ресниц. Клещи рода Demodex могут длительное время сохранять свою активность вне организма человека.
Заражение происходит непосредственно от человека (носителя или больного) или опосредованно — через нательное или постельное белье. Некоторые авторы не исключают заражение от домашних животных. В весенне-летний период клещи обнаруживаются на коже чаще. Цикл развития демодекса в коже длится 15 дней.
Оплодотворенная самка откладывает яйца ромбовидной формы в устье фолликула. С появлением большого количества клещей начинаются первые высыпания на коже.
К основным симптомам данного заболевания относят:
- Покраснение, которое, как правило, является кратковременным. Это один из первых признаков демодекоза. Он возникает на несколько минут, главным образом, на лице, хотя может распространиться на шею и грудь. В некоторых случаях это сопровождается неприятным ощущением жара. Покраснение при демодекозе часто является следствием определенного раздражителя, такого как солнце, горячие напитки или физические упражнения.
- Стойкие красные пятна долго не проходят, и при их наличии состояние кожи может ассоциироваться со злоупотреблением алкоголем, что особенно обидно для людей с симптомами демодекоза на лице. Краснота обычно проявляется на щеках, на носу и подбородке, но может распространиться на другие области, такие как лоб, шея и грудь.
- С течением болезни кровеносные сосуды кожи могут стать шире и заметнее, формируя сосудистые «звездочки» на лице.
- Развитие папул и пустул . Эти признаки на лице похожи на угри; они появляются также на коже головы и тела. Следы от папул/пустул могут привести к образованию рубцов.
- Уплотнение кожи, в виде ринофимы (воспалительное заболевание кожи носа (иногда в виде доброкачественного опухолевидного образования), характеризующееся гипертрофией всех ее элементов: соединительной ткани, кровеносных сосудов и сальных желез, увеличением носа в размерах и утратой его естественной формы). Это редкий, тяжелый симптом демодекоза, развитие которого происходит на протяжении нескольких лет. Проблема ринофимы наиболее актуальна для мужчин.
- Выпадение волос — распространенный симптом демодекоза головы, который может сопровождаться шелушением и зудом. Поначалу облысение не столь заметно, но с течением времени оно может стать очень сильным и заметным, как для вас, так и для окружающих. К симптомам демодекоза волосистой части головы также можно отнести повышенное салоотделение и себорею.
- Чувствительность кожи (жжение, зуд, покалывание, боль).
- Сухость, грубость кожи.
- Приподнятые красные пятна (бляшки).
- Отек лица (лимфатический отек).
В дополнение к кожным проблемам, многие люди также испытывают симптомы демодекса глаз (век). Чаще всего это является последствием болезни кожи лица.
Возможные признаки демодекоза век (симптомы):
- ощущение чего-то постороннего в глазу;
- сухость;
- покраснение и раздражение;
- воспаление век (блефарит)
- слипание и выпадение ресниц
- усталость глаз
В некоторых случаях глазной демодекоз может затронуть роговицу, способствуя воспалению. В результате возникают такие симптомы демодекоза глаз, как боль/резь в глазах, затуманенное зрение и чувствительность к свету (светобоязнь). Симптомы и лечение демодекоза век определяет офтальмолог.
Демодекоз достаточно часто сочетается с такими заболеваниями, как акне и розацеа. При сочетании демодекоза с акне наблюдается склонность к латеризации высыпаний, т. е. большое количество высыпаний появляются на боковых поверхностях лица, щек, при этом характерна ассиметрия высыпаний.
Необходимо отметить, что появление демодекоза при поздних угрях у женщин может означать наличие гормональных нарушений. Сочетание демодекоза и розацеа встречается достаточно часто при развитии папуло-пустулезной стадии. При этом клещи обнаруживаются в высыпаниях, что позволяет предположить, что D.
folliculorum провоцирует обострение розацеа, усиливается покраснение, шелушение, интенсивность ощущений (зуд, жжение и т.д.).
Диагностика демодекоза основывается на клинической картине и обнаружении клещей в высыпаниях. При этом важно не только обнаружить возбудителей, но и определить их количество, так как отдельные особи в единичном количестве встречаются у здоровых людей. Диагностически значимым считают обнаружение на коже более 5 клещей на 1 см².
Меньшую концентрацию паразитов при отсутствии клинической симптоматики следует расценивать как носительство, при котором пациент в лечении не нуждается. Материалом для лабораторных исследования служат чешуйки, корочки, содержимое выводных протоков сальных желез кожи, ресницы.
От правильности забора материала в значительной степени зависит результат исследования и обнаружения клеща.
Лечение демодекоза
Лечение демодекоза должно назначаться специалистом и проводиться под его строгим наблюдением. Кожная форма демодекоза диагностируется, как правило, врачом-дерматологом, а глазная форма – офтальмологом. Препараты, которые используются в лечении демодекоза, должны обладать следующими эффектами:
- высокая противодемодекозная активность;
- обеззараживание кожи;
- противовоспалительный эффект;
- снижение выработки кожного сала.
В среднем, лечение демодекоза длиться от 2 до 3 месяцев. В большинстве случаев, используются медицинские препараты местного действия, которые наносятся на пораженные участки кожи. Помимо обычной схемы лечения в некоторых случаях необходимо использовать иммуностимулирующие препараты для поднятия общего иммунитета.
Также, если это необходимо, проводят коррекцию состояния при гиповитаминозе. В особо тяжелых случаях, когда наблюдаются тяжелые поражения кожи и глаз с сопутствующей инфекцией, врач может назначить лечение антибактериальными препаратами. Помимо лечения демодекоза крайне важно выявить сопутствующее заболевание, которое привело к данному поражению кожи.
В противном случае может произойти рецидив (повторное обострение болезни).
Как правило, для лечения демодекоза кожной и глазной формы используются препараты местного действия. Данные препараты представляют собой различные мази, шампуни и гели, которые оказывают локальный эффект в месте нанесения. Стоит отметить, что схема лечения может отличаться в зависимости от формы и тяжести демодекоза. В каждом отдельном случае врач назначает индивидуальное лечение.
Для того чтобы ускорить процесс лечения необходимо осуществлять правильный уход за кожей.
Для очищения пораженной кожи от кожного сала, а также от клеща и продуктов его жизнедеятельности можно использовать мягкие скрабы и различные пилинги.
Их использование возможно только после консультации с лечащим врачом, так как некоторые косметические средства могут снизить эффект лечения и привести к рецидиву.
Для борьбы с клещом рода Демодекс существуют средствами народной медицины. Большинство данных средств при длительном использовании помогут снизить популяцию клеща в волосяных фолликулах и сальных железах.
К таким средствам относят горькую полынь, дубовую кору, касторовое масло, сок алоэ и другие.
Стоит отметить, что в некоторых случаях при запущенном или осложненном процессе народные методы лечения чаще всего не имеют необходимого эффекта.
Во время лечения не стоит посещать бани, сауны и солярии. Также стоит избегать длительного нахождения на солнце.
Так же необходимо исключить употребление слишком перченной, соленной или сладкой пищи, воздержаться от употребления алкогольных напитков.
Необходимо отметить, что диетотерапия должна быть неотъемлемой частью курса лечения. При демодекозе следует придерживаться следующих правил:
- туалет лица должен проводиться одноразовыми салфетками (вместо полотенец);
- раз в 2 дня стирать личные вещи (головной убор, шарф, перчатки, верхняя одежда);
- ежедневно менять постельное белье;
- регулярно протирать спиртом очки, бритву и их футляры;
- заменить перьевые и пуховые подушки на синтепоновые (клещ с трудом обживает синтетическую ткань);
- отказаться от использования косметических средств;
- проверить домашних животных на демодекоз.
- В заключение хотелось бы отметить, что лечение демодекоза и соблюдение всех предписаний врача в комплексе с качественным косметическим уходом (профессиональным и домашним) может помочь коже сохранить свою красоту, молодость и здоровье в этот сложный для нее период.
- УЗ «Минский областной кожно-венерологический диспансер»
- Врач-дерматовенеролог Жаловская Елена Васильевна
Инородное тело в ухе
Инородное тело уха — проблема достаточно распространенная.
Наиболее часто она встречается у маленьких детей, которые, до конца не осознавая, что они делают, легко могут засунуть в ухо небольшую игрушку, семечко, да и вообще любую вещь, которая попадется под руку и будет достаточно маленькой по размеру, чтобы пройти в слуховой проход.
От инородных тел уха не застрахованы и взрослые люди. Случаи тут могут быть самыми разными: заползшие в ухо насекомые, попавшая во время купания вода, попадание каких-либо предметов при травматизации уха и др.
Для начала разберем проявления в ухе инородного тела. Все посторонние предметы наружного уха можно разделить на две группы — живые (мошки, комары, клещи и другие насекомые) и неживые (семена, детали игрушек, вода и др.). Симптомы, которые сопровождают попадание инородного тела в ухо, напрямую будут зависеть от того, к какой группе оно относится:
- сильнейший шум в ухе — симптом, сопровождающий живое инородное тело уха. Возникновение его связано с перемещением насекомого в слуховой трубе, воздействием на барабанную перепонку и, как результат, многократным усилением звуков, издаваемых насекомым;
- головокружение, тошнота — симптомы, которые также могут сопровождать попадание живого инородного тела в ухо. Связано это с тем, что рядом с наружной слуховой трубой находится вестибулярный аппарат. Движения насекомого раздражают его, что и становится причиной неприятных проявлений;
- боли в ухе — могут быть как при живом, так и при неживом инородном теле. Их возникновение связано с механическим воздействием инородного тела на болевые рецепторы уха;
- резкое снижение слуха — появляется при попадании в ухо достаточно крупного, как правило, неживого инородного тела, которое в значительной степени или полностью перекрывает наружный слуховой проход. Звук не может пройти через препятствие — слух ухудшается;
- постепенное снижение слуха обычно наблюдается при попадании в ухо каких-либо семян. Это связано с тем, что семена способны вбирать в себя жидкость, набухать и увеличиваться в размерах, постепенно перекрывая слуховую трубу;
- кровянистые выделения из уха — появляются при травматизации стенок наружного слухового прохода инородными предметами с острыми краями;
- заложенность в ухе — обычно появляется при попадании в ухо жидкости, которая препятствует нормальной передаче звука и вызывает субъективное ощущение заложенности.
Иногда, если посторонний предмет маленький и не имеет острых краев, симптомы сначала могут быть незначительными или отсутствовать совсем.
Но со временем в ответ на постоянное раздражение возможно развитие воспалительных изменений участка кожи, на котором находится инородный предмет, и присоединение патогенных бактерий или грибов, что проявит себя болью, гнойными выделениями, общим недомоганием и повышением температуры (развитие наружного отита).
Как удалить инородное тело из уха?
Самостоятельно удалять посторонний предмет из уха не стоит, так как неумелые попытки его извлечения могут привести как минимум к травматизации кожи наружного слухового прохода (это приведет к наружным отитам). Кроме того, вы можете протолкнуть предмет глубже по каналу и даже повредить барабанную перепонку.
Болит ухо: что делать?
Необходимо при первой же возможности обратиться к врачу, который сперва проверит, действительно ли в ухо что-то попало, с помощью ушной воронки, и если диагноз инородного тела уха подтвердится — удалит это тело специальными инструментами.
Если инородное тело неживое и не плотно застряло в слуховом канале — его вымывают водой. Если извлечь предмет промыванием не удалось (обычно при проникновении его за естественное сужение слухового хода), используется специальный ушной крючок. В крайнем случае, если всё остальное не работает, врачи прибегают к хирургическому вмешательству — удаляют предмет через разрез на задней стороне уха.
Живые инородные тела удаляют также путем промывания слухового канала, предварительно обездвижив насекомое закапыванием в ухо спирта или масла.
Что все же можно сделать самому?
Самостоятельно можно избавиться разве что от воды, попавшей в наружный слуховой проход. Для этого ухо нужно оттянуть кзади и кверху, тем самым выпрямив слуховой канал, и наклонить голову в сторону больного уха. Возможно закапывание спиртовых растворов для более быстрого высыхания воды. Как правило, этих мероприятий достаточно, последующего обращения к врачу не требуется, но это единственный такой случай. Во всех других ситуациях идти к лору придется.
При мучительных болях, шуме в ухе, которые доставляют попавшие в ухо живые инородные тела, можно самому обездвижить насекомое. Для этого в ухо необходимо закапать спирт или какое-либо масло (подсолнечное, вазелиновое). Это облегчит симптомы. Но после этой процедуры все-таки необходимо показаться врачу, чтобы тот окончательно удалил умершее насекомое из уха.
При попадании в ухо семян можно несколько раз через небольшие промежутки времени закапать в ухо 96%-ный раствор спирта (для детей — 70%-ный, слишком высокая концентрация может стать причиной ожога) или раствор борного спирта. Он вытянет влагу из семени, и последнее уменьшится в размерах. Это приведет к уменьшению выраженности симптомов и облегчит процедуру удаления инородного тела врачом.
Первая помощь при укусе клещей
Клещи — это мелкие паукообразные. Они очень малы по своим размерам и их обычно бывает трудно заметить до тех пор, пока они не насосутся крови. Но тогда бывает уже поздно.
Попадая на тело человека, клещ не сразу впивается в его кожу, а долго ползает, отыскивая наиболее нежные места (где тонкая кожа). Чаще всего он впивается в области паха, подмышками, на шее, в области ключиц, на животе и спине.
Укус его совершенно нечувствителен, т. к. в слюне клеща содержится обезболивающее вещество.
В отличие от комаров, которые, насосавшись крови, сразу же улетают, клещи присасываются на три-четыре дня. От выпитой крови клещи сильно раздуваются, увеличиваясь в размерах в три-четыре раза, и только потом отпадают.
Опасны клещи не своим укусом, а тем, что они сосут кровь у различных животных, и от каждого животного набираются микробов. Потом эти микробы вводятся ими в кровь жертвы.
- Клещи могут передавать не только энцефалит, но и до 30 других тяжелых болезней Вы стали бояться света Вы стали бояться света.
- Важно знать, даже если укус клеща был кратковременным, риск заражения клещевыми инфекциями не исключается.
- Когда опасен клещ.
Наиболее опасен клещ в весенне-летний период, в августе опасность заражения резко снижается, а в сентябре-октябре практически сходит на нет. Наиболее активны клещи утром и вечером, любят затененные влажные места с густым подлеском.
На светлых местах их обычно не бывает. Клещи любят находиться вблизи троп, по которым ходят животные (в том числе и мыши). Любят места, где пасется скот, различные вырубки и глухие места. В жару или дождь клещи прячутся и не нападают.
Не забывайте о том, что клещи ползут снизу вверх. Ошибочно то мнение, что клещи нападают с деревьев или высоких кустов. Они подстерегают свою «добычу» среди растительности нижнего яруса леса (обычно высотой не более 1 м). В высокой траве клещи имеют лучшую защиту от солнечных лучей и больше шансов для нападения.
Первая помощь при укусе клеща.
Укус клеща безболезнен, лишь через сутки или двое возникает ощущение легкой тянущей боли, так как на месте присасывания развивается местная воспалительная реакция, иногда с нагноением. Ранка от укуса обычно сильно зудит и очень медленно заживает.
Заметив укус, можно удалить клеща самостоятельно или обратиться за оказанием первой помощи в травмпункт, поликлинику или пункт профилактики клещевых инфекций.
Как удалить клеща?
Самостоятельно вытаскивать клещей можно пинцетом, петлей из прочной нитки (для этого метода нужна сноровка), или пальцами, желательно продезинфицированными спиртовым раствором. Если клещ уже глубоко впился в тело, на него можно капнуть растительным маслом, вазелином, чем-то обволакивающим и перекрывающим доступ воздуха.
Вытаскивать клеща нужно слегка покачивая его из стороны в сторону, а затем постепенно вытягивая. Если хоботок оторвался и остался в коже, то его удаляют прокаленной на пламени и остуженной иглой как занозу. Даже, если вы не полностью удалите паразита, и под кожей останется хоботок, интоксикация вирусом будет проходить медленнее.
При оказании первой помощи при укусе клеща избегайте всякого контакта с паразитом, поскольку опасность передачи инфекции существует и реальна. Старайтесь не допустить соприкосновения мест, где присосался клещ, со слизистыми оболочками глаз, рта и носа.
Что делать c клещом после удаления?
Важно знать, что уничтожать снятых клещей, раздавливая их пальцами, ни в коем случае нельзя, так как при случайном раздавливании клеща может произойти заражение в результате втирания в кожу или слизистые оболочки со слюной или тканями клеща возбудителя инфекции.
После удаления клеща место присасывания следует обработать йодом, зеленкой или тщательно вымыть с мылом. Само насекомое необходимо отвезти на исследование на зараженность его клещевыми инфекциями. Если вы точно не сможете отвезти клеща на анализ, сожгите его или залейте кипятком.
Анализ клеща нужен для спокойствия в случае отрицательного результата и бдительности — в случае положительного.
Куда отвезти клеща на анализ?
Клеща следует поместить в небольшой стеклянный флакон вместе с кусочком ваты, слегка смоченным водой. Обязательно закройте флакон плотной крышкой и храните его в холодильнике. Если такой возможности нет, поместите клеща просто в коробочку или заверните в марлю и постарайтесь сохранить его живым.
Самый верный способ определить наличие заболевания – сдать анализ крови. Сдавать кровь сразу после укуса клеща не надо — анализы ничего не покажут.
Не ранее, чем через 10 дней, можно исследовать кровь на клещевой энцефалит и боррелиоз методом ПЦР. Через две недели после укуса клеща на антитела (IgM) к вирусу клещевого энцефалита.
На антитела (IgM) к боррелиям (клещевой боррелиоз) — через три недели.
Если клещ инфицирован боррелиями, то для профилактики развития боррелиоза врач назначит вам антибактериальные препараты.
Если – вирусом клещевого энцефалита, вам будет рекомендовано введение иммуноглобулина против клещевого энцефалита (он содержит готовые антитела) в течение первых 4 суток после укуса.
Введение иммуноглобулина значительно снижает вероятность возникновения заболевания, но не может исключить его полностью. Поэтому в течение 2–х недель врачи будут наблюдать за состоянием вашего здоровья.
Профилактика укусов клеща
Одним из средств профилактики клещевого энцефалита является вакцинация. При соблюдении схемы заболевания крайне редки и, как правило, протекают в легкой форме. Однако прививки нужно делать вовремя – за несколько месяцев до начала сезона или до предполагаемой прогулки по лесам.
Именно столько времени требуется организму, чтобы «накопить» достаточное число антител к инфекциям и привести иммунитет в полную боеготовность. Существует так называемая экстренная вакцинация, но ее эффект наступит тоже не сразу – через полтора месяца. То есть если вы сделаете уколы в мае, то к середине июля вы «накопите иммунитет».
Нужно учитывать, что вакцина защищает только от клещевого энцефалита.
Для профилактики укусов клещей обычно рекомендуют надевать для походов в лес специально подобранную одежду, защищающую большую часть тела и плотно прилегающую к обуви и запястьям рук, чтобы клещи не могли проползти под нее.
На голове желателен капюшон или другой головной убор (например, платок, концы которого следует заправлять под воротник). Лучше, чтобы одежда была светлой и однотонной, так как клещи на ней более заметны. Ношение специальных комбинезонов действительно эффективно, но летом в них жарко.
И всё-таки для профилактики укусов клещей важно постараться одевать максимально закрытую одежду.
Сейчас в продаже есть много средств для отпугивания насекомых. Нужно взять себе за правило, отправляясь в лес, пользоваться репеллентными средствами, на которых написано «от клещей», комариные репелленты не эффективны.
Самое главное – постараться не допустить присасывания клещей. Важно помнить, что плотно клещ присасывается спустя 1-1,5 часа после попадания на тело.
При прогулке по лесной дороге, не срывайте веток или специально не оттягивайте их. Этим действием, вы стряхиваете на себя и на проходящего сзади человека наибольшее количество клещей.
- После прогулки обязательно тщательно осматривать себя, потому что укус клеща, особенно самца, можно и не почувствовать или спутать с комариным.
- Симптомы для обязательного обращения к врачу!
- Если после укуса у вас:
— Появилась сыпь на теле — Образовалось красное пятно на месте ранки от укуса — Повысилась температура — Появилась ломота в мышцах и суставах
— Вы стали бояться света
Немедленно обратитесь к врачу!





